L'opération de routine du ligament croisé antérieur est une reconstruction du ligament par une greffe, ("ligamentoplastie"); elle se réalise en ambulatoire,. C'est une intervention réglée, fiable, de routine, qui permet de stabiliser le genou et de reprendre foot, hand, ski et autres activités sportives à "pivot" et "pivot contact".
Dans la mesure où la suture est inefficace, vous pouvez prendre votre temps pour vous faire opérer. La greffe du ligament se fait sans urgence.
Nous avons vu dans quels cas, il était logique de se faire opérer.
Les différents temps (résumé)
L'opération nécessite l'utilisation d'une greffe tendineuse, prélevée sur le ou la patiente. a prise d'un ou deux tendons
- Prélèvement de la greffe
- Traitement des éventuelles lésions méniscales associées
- Repèrage des zones d'insertion tibiale et fémorale du ligament
- Création des tunnels osseux tibial et fémoral
- Passage de la greffe dans les tunnels
- Fixation de la greffe d'abord au fémur,
- Mise de la greffe sous tension par traction,
- Fixation de la greffe d'abord au fémur, et
- Fixation tibiale.
Testing du genou sous anesthésie
L'intervention commence par un testing du genou sous anesthésie : il s'agit de manipuler doucement le genou pour évaluer le mouvement anormal, la laxité, ce qui permet de :
- Confirmer la rupture du ligament par le test de Lachman
- D'apprécier l'importance du mouvement anormal (la laxité)
- De rechercher un ressaut qui, s'il est important, fera discuter un éventuel geste complémentaire, une ténodèse externe dans le même temps opératoire.
Prélèvement de la greffe
Plusieurs greffes sont disponibles pour remplacer le ligament croisé antérieur, mais le principe de la ligamentoplastie reste le même; nous parlerons ici de la ligamentoplastie avec les tendons de la patte d'oie, appelés ischio-jambiers (ou aussi DIDT). Il s'agit d'une auto-greffe, prélevée derrière la cuisse par une petite incision.
DIDT : la greffe habituelle Les autres greffesUne fois le prélèvement de la greffe réalisé, le garrot est gonflé et l'arthroscope est mis en place.
Le temps arthroscopique
Après gonflage du garrot : Arthroscopie avec deux petites incisions pour la caméra et l'instrument. Les images sont transmises à un écran vidéo que le chirurgien regarde. L'arthroscopie permet d'abord d'explorer le genou et de rechercher :
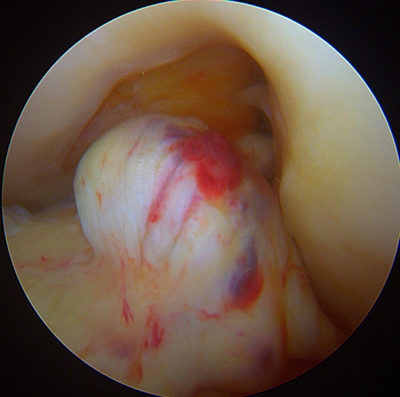
- Un cyclope,
- Et de faire le point sur le ligament restant (restes qui sont toujours conservés).
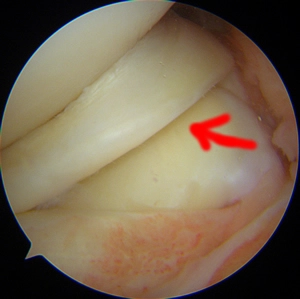
Image sous arthroscopie d'un cyclope : les fibres rompues du ligament croisé antérieur gènent l'extension complète du genou.
Repérage des zones d'insertion du ligament.
Il se fait sous contrôle arthroscopique, ce qui permet d'être très précis, tout en évitant de grandes cicatrices. Ce temps est très important, car va en découler la position finale de la greffe.
Le but est de reconstruire le ligament de façon anatomique : la future greffe doit se retrouver à la place du ligament d'origine, dans les restes du ligament rompu.
Voyons les zones recherchées, sur des reconstructions en 3D.
Ici sur le tibia : la flèche montre la zone d'insertion du ligament.La surface du tibia est vue du dessus avec l'avant du genou en haut de l'image.
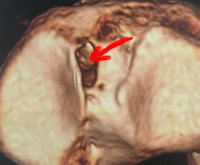
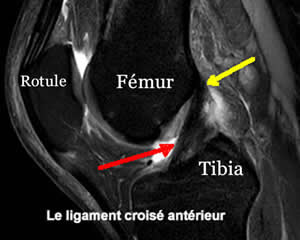
Sur le fémur : C'est une coupe de profil avec l'avant du genou vers la gauche de la photo.L'insertion est donc très en arrière; et correspond à la flèche jaune sur l'IRM ci-dessous.
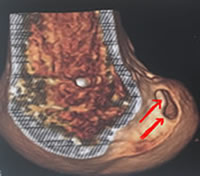
IRM de profil montrant un ligament croisé antérieur normal.
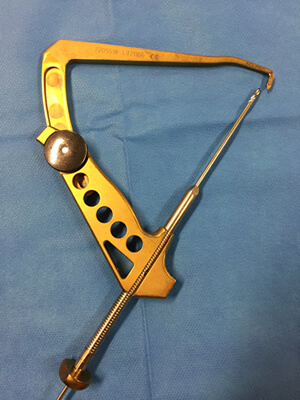
Principe de l'utilisation du viseur
La pointe est introduite dans l'articulation et posée sur le repère choisi.
Une broche est introduite dans le canon du viseur. Elle traverse l'os et sa position est vérifiée et éventuellement modifiée si besoin.
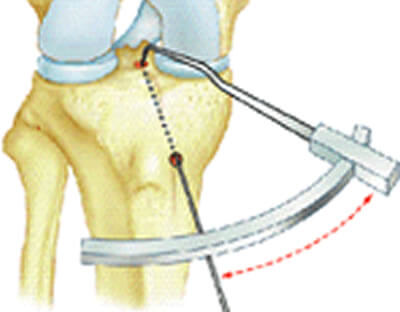
Création du tunnel tibial
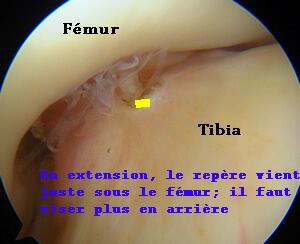
Le chirurgien repère par une marque au bistouri électrique, la zone d'insertion sur le tibia. Le tunnel tibial apparaîtra au niveau de la marque. Il faut imaginer que la greffe sortira du tunnel du tibia à ce niveau.
Il ne faut pas qu'elle empêche le genou de se tendre; il est donc important de bien choisir le positionnement de la sortie du tunnel tibial dans l'articulation.
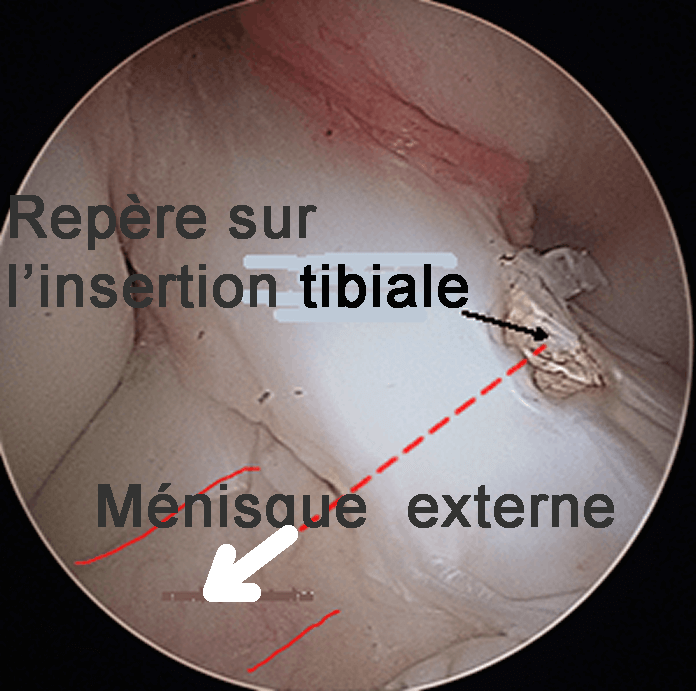
La petite flèche noire montre le marquage de l'insertion, faite au bistouri (en regard de l'extrémité du ménisque externe).
Vérification de la position de la marque en extension du genou. Ici, une greffe sortant sur la marque entrerait en conflit avec le fémur; il faut donc viser plus en arrière.
Positionnement du viseur
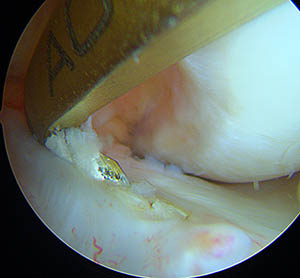
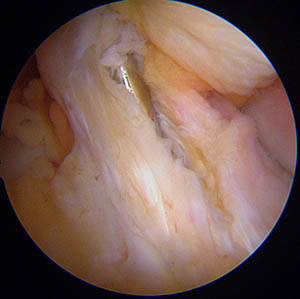
La broche est posée et sa position vérifiée en allongeant la jambe
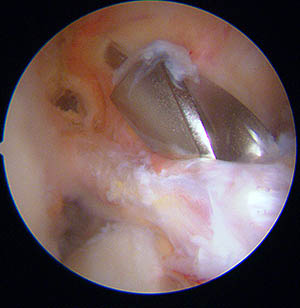
La position de la broche une fois vérifiée (et éventuellement modifiée), une première mèche est glissée sur la broche pour créer le tunnel; nouvelle vérification, puis passage de la mèche du diamètre de la greffe.
Introduction du mesureur dans le tunnel tibial
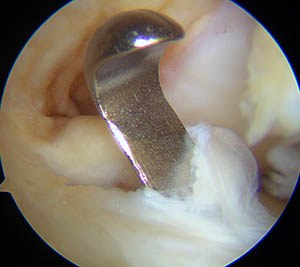
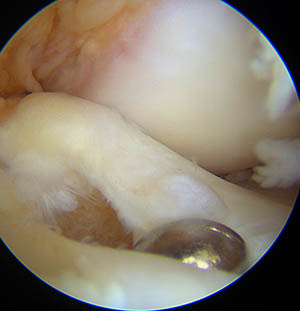
Mesure de la longueur du tunnel tibial avec le mesureur
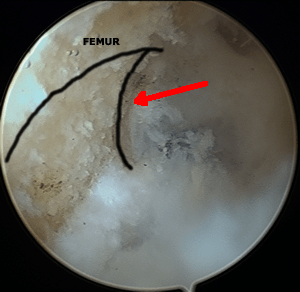
Création du tunnel fémoral sous contrôle arthroscopique.
La zone d'insertion est repérée et nettoyée; le viseur se glisse en arrière, s'appuie sur le fémur. Le genou est plié complètement pour permettre de glisser une broche dans l'os; il s'agit d'une visée de dedans en dehors, de l'intérieur de l'articulation vers l'extérieur. La première mèche glisse sur la broche et crée un premier tunnel de 6 mm de diamètre qui traverse la corticale; puis une deuxième de la taille de la greffe (9 ou 10), qui ne franchit pas la corticale.
Représentation du tunnel dans le fémur; l'insertion du ligament est au fond.
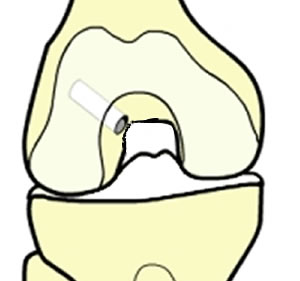

Vue de profil du fémur; les flèches montrent la zone d'insertion du ligament, au fond.
L'insertion fémorale du ligament croisé se trouve très en arrière
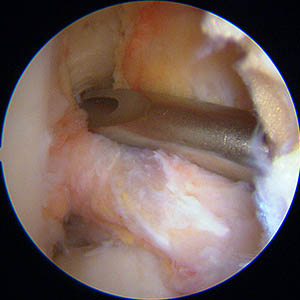
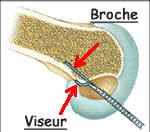
Modèle 3D permettant de repérer dans l'espace où se trouve l'insertion. Et principe du viseur utilisé sur une vue de profil.
Vue sous arthroscopie : le genou est plié; nous sommes dans l'échancrure et la flèche rouge indique l'insertion du ligament croisé antérieur sur le fémur.
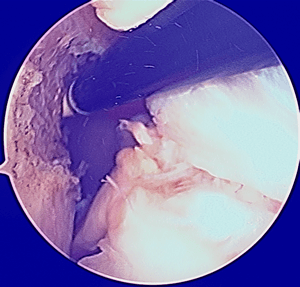
Le crochet est posé sur l'insertion.
L'extrémité du viseur se glisse en arrière au ras de l'os pour prendre appui sur l'os en arrière; l'orifice de sortie de la broche est bien visible.
Une broche est passée, puis une première mèche s'appuyant sur la broche, puis une deuxième de la taille de la greffe.
Un fil bleu est ensuite passé dans le tunnel grâce à la broche.
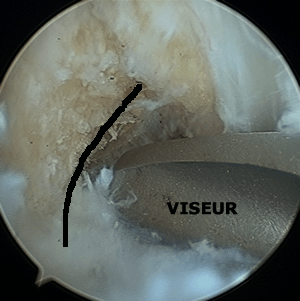
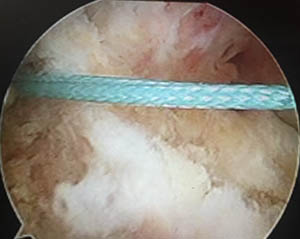
Le fil bleu apparait dans l'articulation, sortant du tunnel fémoral.
La pince passée dans le tunnel tibial, attrape le fil bleu.
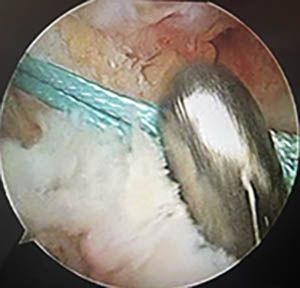
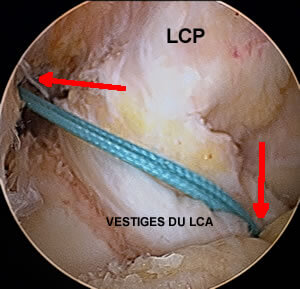
Cette photo montre le fil bleu passant du fémur au tibia : il montre le futur positionnement de la greffe du ligament.
Les flèches montre l'orifice des tunnels.
La greffe est ensuite passée dans les tunnels
Le fil bleu permet de faire passer la greffe dans les tunnels.


Fixation de la greffe
Fixation fémorale en premier
Une fois la greffe passée dans les tunnels, elle est fixée sur le fémur en manoeuvrant les fils de l'endobutton.
L'endobutton est un moyen astucieux et très solide pour fixer la greffe sur le fémur. Il est passé à travers le tunnel en ne tirant que sur un seul fil.


Une fois l'endobutton "sorti" du fémur, la traction sur l'autre fil le déploie, et il peut s'appliquer sur l'os et bloquer la greffe.
La greffe est donc fixée en haut sur le fémur par l'endobutton. La mobilisation du genou permet d'apprécier si la greffe "bouge", lors du passage de la flexion à l'extension et inversement.
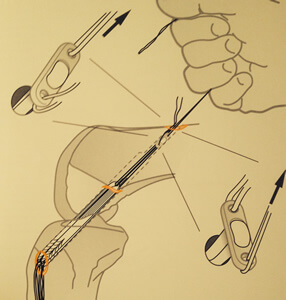
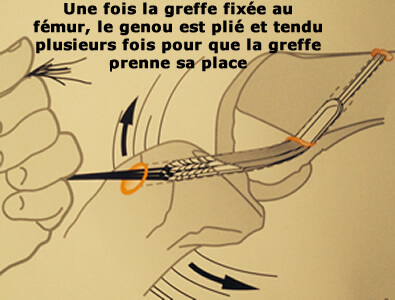
Si elle garde la même longueur en flexion et en extension, elle est dite isométrique.
La notion d'isométrie
L'isométrie est liée au positionnement des orifices des tunnels tibial et fémoral.
L'isométrie de la greffe est importante :
- Pour que la greffe reste tendue et puisse donc stabiliser le genou entre 0 et 60° et
- Pour que le genou ne perde pas sa mobilité : un mauvais positionnement peut entrainer une perte de l'extension avec l'impossibilité mécanique d'allonger le genou, dès le réveil de l'intervention.
Pour aller plus loin, il est intéressant de noter que, si l'isométrie est "idéale", une anisométrie est acceptable si la greffe reste bien tendue entre 0 et 60° de flexion (pour stabiliser le genou), tout en se détendant ensuite, permettant la flexion complète...
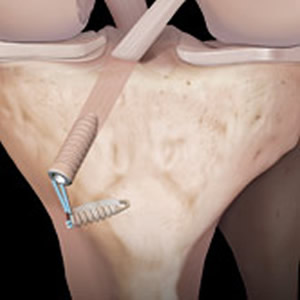
Fixation tibiale
Première fixation tibiale par une vis d'interférence
Voila la plastie qui s'enfonce dans le tunnel tibial.

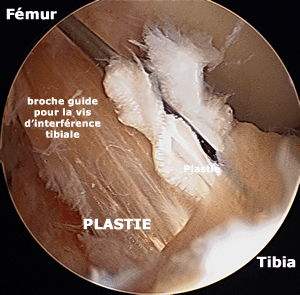
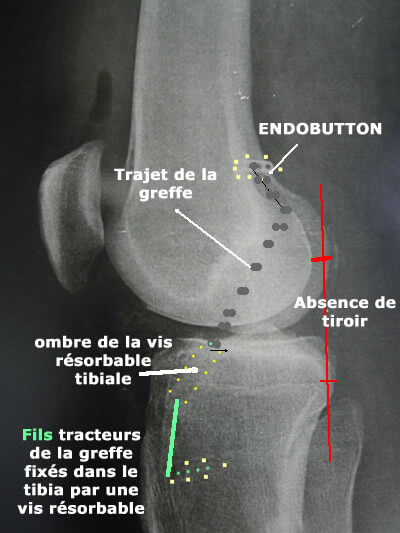
La broche sort du tunnel tibial où elle passe entre l'os et la greffe. Elle va permettre de guider une vis dite d'interférence, qui va appliquer la greffe contre l'os c'est la fixation dite "primaire".
Cette vis est résorbable; La résorption se fait petit à petit, sur environ 4 ans.
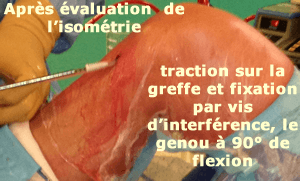
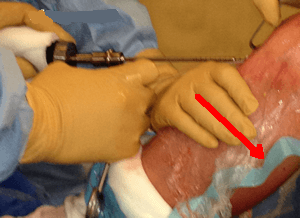
Pendant le vissage, la greffe est tendue pendant qu'une pression est exercée sur le tibia vers l'arrière (flèche rouge) pour réduire le tiroir antérieur.
Deux fixations au niveau du tibia valent mieux qu'une : la deuxième fixation empêche la greffe de glisser dans le tunnel.
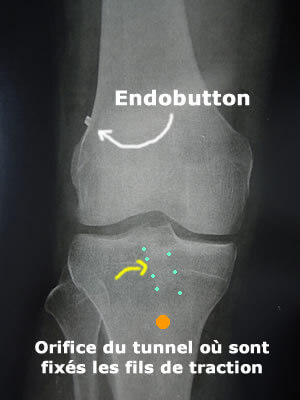
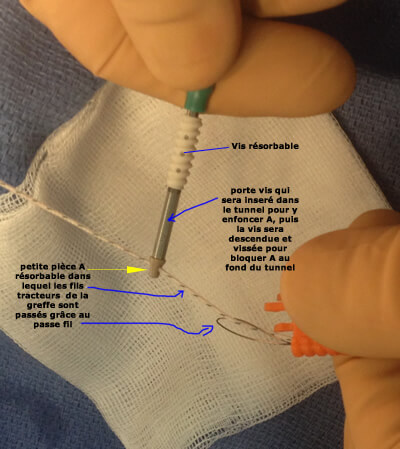
Seconde fixation des fils de traction à la sortie du tunnel
La fixation des fils de traction de la greffe sur le tibia permet d'éviter à la greffe de glisser dans le tunnel tibial.
Pose de drain ?
Je ne mets pratiquement jamais de drain dans le genou : c'est douloureux, et je ne constate pas plus de saignement, d'hématome, en post-opératoire sur mes patients (que chez les autres chirurgiens, qui continuent à mettre des drains).
Les cicatrices
Suture des incisions avec des fils résorbables sur la peau; la cicatrice est recouverte (photo d'un genou gauche) de petits rubans adhésifs (stéristrips); le tout est recouvert avec les pansements imperméables apportés par le patient.
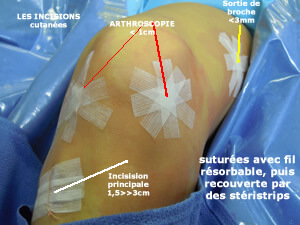
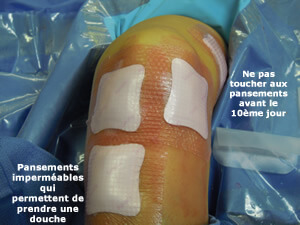
Ne pas toucher au pansement pendant 10 jours; la douche est possible à partir du de J2 en enroulant le genou avec un film alimentaire; changement à 10 jours et ablation lors de la consultation (J+ 15 jours)
Durée de l'intervention
Elle est de 45-50 minutes en moyenne dont 30-35 mn de garrot selon les gestes réalisés sur les ménisques.
La technique SAMBA
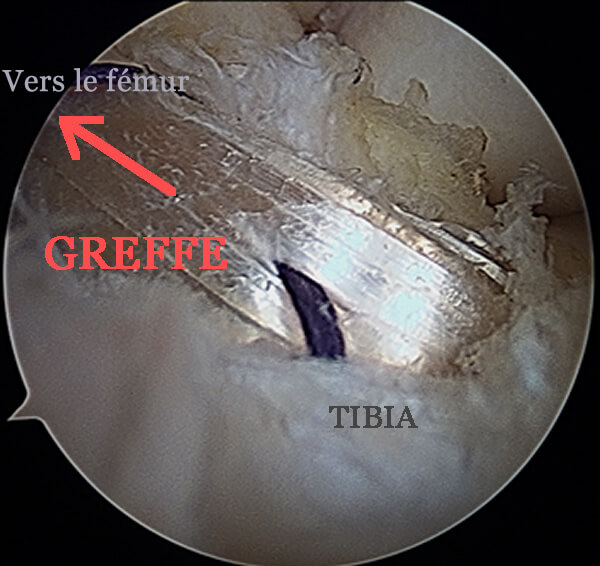
La photo ci-dessous, montre une vue sous arthroscopie de la greffe à la fin de l'intervention. Elle sort du tunnel tibial dans les restes du l'ex ligament croisé antérieur (technique appelée SAMBA).
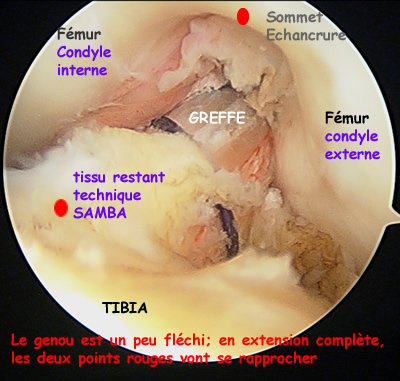
Le but de cette technique (que tous les chirurgiens utilisent a priori) est de préserver tous les tissus restants, car ils sont d'une part, remplis de "mécano-récepteurs" utiles pour la proprioceptivité, et d'autre part, ces tissus vascularisés en enveloppant la greffe, vont participer à la revascularisation ultérieure de la greffe.
Radio post-opératoire
La radio post-opératoire montre le petit endobutton métallique sur le fémur (non résorbable).